Knochengesundheit und Störungen des Knochenstoffwechsels
Gepostet am 1. Februar 2024 • 13 Minuten • 2642 Wörter • Andere Sprachen: <a href="https://www.ScienceChronicle.org/en/news/bone-health-and-disorders-related-to-bone-metabolism/" lang="en">English</a>, <a href="https://www.ScienceChronicle.org/ru/news/bone-health-and-disorders-related-to-bone-metabolism/" lang="ru">Русский</a>
Table of contents
Grundlegende Aspekte der Knochenfunktion
Die dynamische Natur des Knochens ist gekennzeichnet durch anhaltende Zyklen des Knochenabbaus durch Osteoklasten und der Knochenbildung durch Osteoblasten in spezifischen Knochenumbau -Bereichen. Jährlich durchläuft etwa 10% der Knochenmasse eines Erwachsenen diesen Umbau, der sowohl für die Erhaltung der Knochenstärke als auch für die Regulierung des Kalziumspiegels im Körper entscheidend ist.
| Kalziumhomöostase und Knochenbildung/-abbau |
|---|
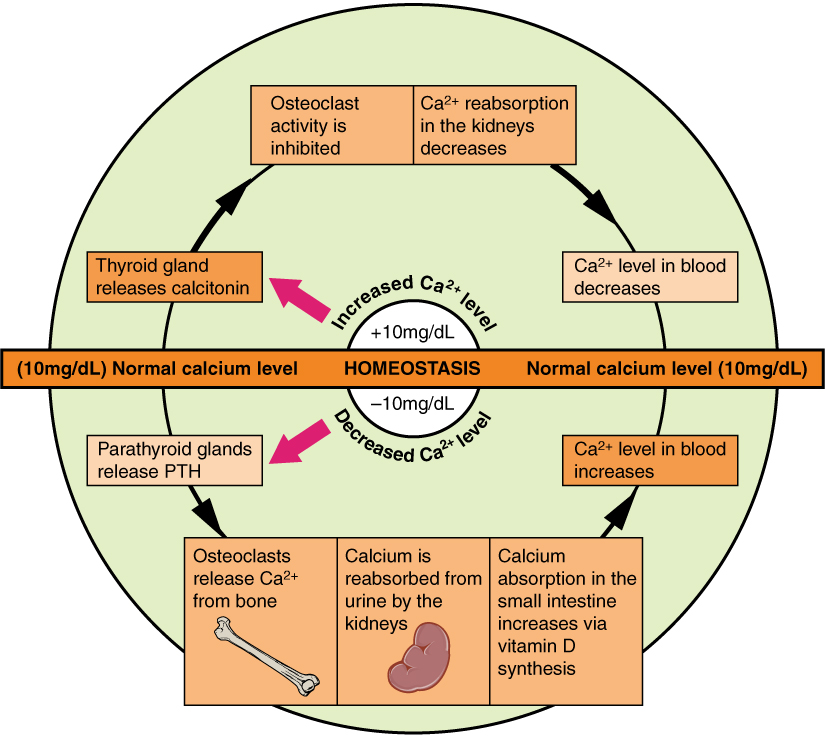 |
Dieser Umbauprozess ist eine ausgewogene Abfolge, bei der der Knochenabbau der Knochenbildung vorausgeht. Die Regulation der osteoklastischen Aktivität und damit des Knochenumbaus wird durch verschiedene systemische Hormone und entzündliche Substanzen beeinflusst, die durch die Synthese von sowohl knochenabbauendem RANK‐Ligand (RANKL) als auch knochenschützendem Osteoprotegerin durch Knochenzellen wie Osteozyten und Osteoblasten wirken. Entdeckungen in den regulatorischen Mechanismen der Osteoblasten schreiten voran und heben die Bedeutung des Wnt-Signalwegs und seiner Inhibitoren, wie Sklerostin, hervor, die Potenzial für die Entwicklung neuer Behandlungsstrategien bergen.
Verständnis von Osteoporose
Osteoporose stellt eine weit verbreitete Erkrankung des Skelettsystems dar, die sich durch eine verringerte Knochendichte und eine Verschlechterung der Knochenstruktur auszeichnet. Dies führt zu einer deutlich erhöhten Wahrscheinlichkeit von Frakturen aufgrund von Fragilität. Die Erkrankung wird mit zunehmendem Alter und bestimmten medizinischen Bedingungen häufiger. Oft entwickelt sich Osteoporose aufgrund einer beschleunigten Rate des Knochenumbaus, bei dem das Gleichgewicht zugunsten eines stärkeren Knochenabbaus als der Knochenbildung kippt, insbesondere unter einer langfristigen Glukokortikoidbehandlung. Frühe Anzeichen umfassen die Schwächung und Perforation von trabekulärem Knochen, besonders auffällig bei Frauen in den ersten Jahren nach der Menopause, und eine allmähliche Zunahme der Porosität des kortikalen Knochens bei beiden Geschlechtern mit zunehmendem Alter.
| Trabekulärer (schwammiger) vs. kortikaler (harter) Knochen |
|---|
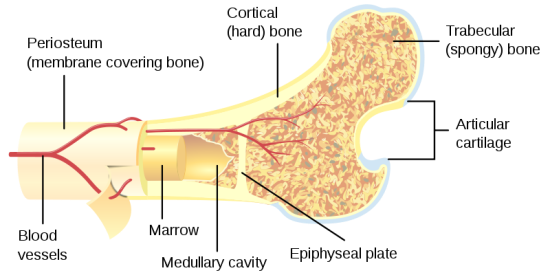 |
Die Beurteilung der Knochendichte (BMD) durch Dual-Röntgen-Absorptiometrie (DXA) an kritischen Stellen wie dem Schenkelhals, der Gesamthüfte oder der Lendenwirbelsäule ist entscheidend für die Diagnose von Osteoporose. Ein T-Wert von –2,5 oder niedriger, der eine Abweichung von 2,5 Standardabweichungen unter dem Durchschnitt eines jungen Erwachsenen anzeigt, ist das Kriterium der Weltgesundheitsorganisation für die Diagnose von Osteoporose bei postmenopausalen Frauen und Männern über 50 Jahre. Bei Kindern und jungen Erwachsenen, deren Knochen sich noch entwickeln, sollte die BMD gegen den Durchschnitt für ihr Alter und Geschlecht, bekannt als der Z-Wert, bewertet werden.
| Normale und osteoporotische Knochen |
|---|
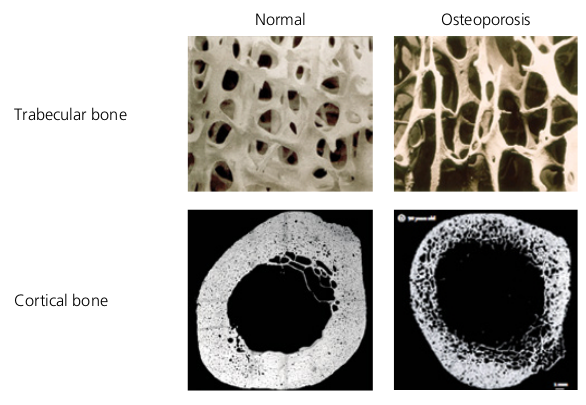 |
Es wird geschätzt, dass die Hälfte aller Frauen und jeder fünfte Mann bis zum Alter von 90 Jahren eine osteoporosebedingte Fraktur erleiden wird. In älteren Bevölkerungsgruppen, wie Frauen über 75 Jahre, sollte jede Fragilitätsfraktur als Folge von Osteoporose angesehen werden, es sei denn, eine pathologische Ursache (wie metastatische Erkrankung) ist ausgeschlossen. In Großbritannien belaufen sich die jährlichen Kosten für die Behandlung neuer Frakturen auf etwa 3,2 Milliarden Pfund, die sich auf etwa 10 Milliarden Pfund erhöhen, wenn man den Einfluss auf die Lebensqualität berücksichtigt.
Bewertung von Osteoporose
Ein bedeutender Anteil an Frakturen, die auf Fragilität zurückzuführen sind, hängt mit dem Altern zusammen, aber in vielen Fällen, insbesondere bei bis zu 40 % der Frauen und 60 % der Männer, gibt es eine identifizierbare zugrunde liegende Erkrankung (sekundäre Osteoporose):
- Thyreotoxikose
- Primärer Hyperparathyreoidismus
- Cushing-Syndrom
- Hypogonadismus einschließlich Anorexia nervosa
- Diabetes (Typen 1 und 2)
- Malabsorptionssyndrom, z.B. Zöliakie, teilweise Gastrektomie
- Entzündliche Kolitis
- Lebererkrankung, z.B. primäre biliäre Zirrhose
- Rheumatoide Arthritis
- Ankylosierende Spondylitis
Es ist entscheidend, gründliche Untersuchungen durchzuführen, insbesondere in Fällen, in denen der klinische Verdacht hoch ist. Diejenigen mit einer Vorgeschichte von Frakturen aufgrund von geringfügigen Traumata oder die eine niedrigere als erwartete Knochendichte (BMD) für ihre Altersgruppe aufweisen, sollten eingehend untersucht werden. Eine umfassende Anamnese und eine begrenzte Anzahl von Tests können helfen, häufige Ursachen oder andere Zustände, wie Myelom, auszuschließen.
Das Vorhandensein einer früheren Fraktur aufgrund eines geringfügigen Ereignisses ist ein bedeutender Risikoindikator. Häufig bleiben frühere Wirbelsäulenfrakturen ohne spezifische Wirbelsäulenbildgebung unbemerkt. Niedrigstrahlende Bildgebungstechniken, wie die Wirbelmorphometrie mit DXA-Geräten, werden nun zunehmend für Risikogruppen als Teil der Standardbewertungen eingesetzt. Obwohl DXA-Scans im Allgemeinen zuverlässig sind, um die BMD zu messen, sollten diejenigen, die die Ergebnisse interpretieren, auf potenzielle technische Fehler und Einschränkungen achten. Andere Methoden, wie die quantitative Ultraschalluntersuchung, zeigen Versprechen bei der Vorhersage osteoporotischer Frakturen, aber es gibt noch Unsicherheiten bezüglich der angemessenen Schwellenwerte für Eingriffe und ihrer Wirksamkeit bei der Überwachung von Behandlungsreaktionen.
Die Entscheidung, einen DXA-Scan durchzuführen oder mit einer Behandlung zu beginnen, beruht zunehmend auf der Bewertung des absoluten Frakturrisikos, wie von NICE vorgeschlagen. Im Vereinigten Königreich sind zwei Werkzeuge zur Bewertung des Frakturrisikos verfügbar: QFracture und FRAX, wobei FRAX den zusätzlichen Vorteil hat, BMD-Daten einzubeziehen. Das FRAX-Tool (verfügbar unter www.shef.ac.uk/FRAX ) berechnet die Wahrscheinlichkeit von schweren osteoporotischen Frakturen (wie klinischen Wirbelsäulen-, Hüft-, Handgelenks- oder proximalen Humerusfrakturen) oder einer Hüftfraktur innerhalb des nächsten Jahrzehnts, basierend auf mehreren klinischen Risikofaktoren, mit oder ohne Einbeziehung der BMD des Schenkelhalses. Für eine optimale Risikobewertung sind BMD-Messungen am effektivsten, wenn sie auf Personen ausgerichtet sind, deren Frakturrisiko um oder über der Schwelle für Eingriffe liegt. Dieser Ansatz wird von NICE unterstützt und ist in FRAX durch Leitlinien der National Osteoporosis Guideline Group (www.shef.ac.uk/NOGG ) integriert.
Minimierung des Frakturrisikos
Das Hauptziel bei der Behandlung von Osteoporose ist es, die Wahrscheinlichkeit zukünftiger Frakturen zu verringern. Dies wird durch die Aufklärung von Patienten, die Vermeidung von Stürzen, die Annahme gesünderer Lebensstilentscheidungen und den Einsatz medikamentöser Behandlungen erreicht. In Situationen, in denen eine DXA-Untersuchung nicht leicht verfügbar ist, könnte es sinnvoll sein, bei Personen mit hohem Osteoporoserisiko ohne DXA-Scan mit einer Behandlung zu beginnen. Dazu gehören ältere Erwachsene, die Frakturen erlitten haben, die typisch für Osteoporose sind, oder solche, die hohe Dosen von Glukokortikoiden benötigen. Ein wichtiger Aspekt bei sekundärer Osteoporose ist, dass die Behandlung der Ursache oft zu einer signifikanten Erholung der Knochendichte führen kann. Organisationen wie die National Osteoporosis Society (zugänglich unter www.nos.org.uk ) bieten wertvolle Ressourcen und Unterstützung sowohl für Patienten als auch für ihre Betreuer.
Medikamente gegen Osteoporose
Die Behandlung von Osteoporose umfasst hauptsächlich zwei Arten von Medikamenten: antiresorptive und anabole Wirkstoffe , wobei in naher Zukunft neue Medikamente in beiden Kategorien erwartet werden. Die aktuellen Medikamente sind dafür bekannt, das Risiko von Wirbelsäulenfrakturen um 40–70 %, Hüftfrakturen um 40 % und anderen Arten von nicht-spinalen Frakturen um 20–30 % zu verringern. Es ist wichtig, Lebensstiländerungen und Ergänzungen wie Kalzium und Vitamin D als Ergänzung zur Hauptbehandlung der Osteoporose zu betrachten.
| Optimierung der Spitzenknochenmasse und Reduzierung des Knochenverlusts |
|---|
| 1. Bewegung muss regelmäßig und gewichtstragend sein (wie Gehen oder Aerobic); übermäßige Bewegung kann zu Knochenverlust führen |
| 2. Diätetisches Kalzium kann besonders während des Wachstums wichtig sein |
| 3. Vermeidung von Rauchen und übermäßigem Alkoholkonsum |
Die Ergänzung von Vitamin D , entweder allein oder in Kombination mit Kalzium, kann besonders für gebrechliche, ältere Patienten, die drinnen bleiben oder in Pflegeeinrichtungen leben, von Vorteil sein. Vor Beginn anderer Behandlungen, insbesondere intravenöser Bisphosphonate oder subkutaner Denosumab, ist es entscheidend, eine Hypokalzämie mit ausreichender Kalzium- und Vitamin-D-Aufnahme zu korrigieren. Die Therapietreue kann für einige Patienten eine Herausforderung darstellen, daher sollten Faktoren wie Patientenpräferenz und die Einfachheit des Behandlungsregimes bei der Auswahl einer Therapie berücksichtigt werden.
Behandlungen, die den Knochenabbau hemmen
Hormonersatztherapie (HRT)
HRT ist besonders vorteilhaft für Frauen unter 50, die eine frühe Menopause erleben, sowie in den ersten Jahren nach der Menopause. Sie hilft, Knochenverlust zu verhindern und menopausale Symptome zu lindern. Eine reine Östrogen-HRT wird als sicherer angesehen im Vergleich zur kombinierten Östrogen-Progestogen-Therapie, obwohl sie hauptsächlich für Frauen empfohlen wird, die eine Hysterektomie hatten. Selektive Östrogenrezeptormodulatoren (SERMs) funktionieren als Östrogenaktivatoren im Knochen- und Lipidstoffwechsel, ohne dabei Brust- und Endometriumgewebe zu stimulieren. Wenn allein verwendet, können SERMs menopausale vasomotorische Symptome verschlimmern. Allerdings werden neue Formulierungen, die SERMs und Östrogene kombinieren, entwickelt, um vasomotorische Symptome, vaginale Atrophie zu behandeln und postmenopausaler Osteoporose vorzubeugen. Es ist wichtig zu beachten, dass alle oralen östrogenähnlichen Behandlungen das Risiko thromboembolischer Ereignisse leicht erhöhen können. Zusätzlich wurden SERMs mit einer bemerkenswerten Reduzierung des Brustkrebsrisikos in Verbindung gebracht.
Bisphosphonate
Diese Gruppe von Medikamenten ist die am häufigsten verschriebene für das Management von Osteoporose, mit nun zahlreichen generischen Optionen verfügbar. Sie werden in verschiedenen Formen verabreicht, einschließlich täglicher, wöchentlicher oder monatlicher oraler Dosen sowie vierteljährlicher oder jährlicher intravenöser Behandlungen. NICE empfiehlt insbesondere den Einsatz generischer Bisphosphonate, wobei Alendronat oft als Erstlinienbehandlung empfohlen wird. Allerdings sind diese nicht für jeden geeignet oder verträglich. Gastrointestinale Beschwerden sind eine häufige Nebenwirkung, die durch den Wechsel zu intravenösen Bisphosphonaten oder anderen Behandlungsoptionen gemildert werden kann. Orale Bisphosphonate erfordern eine sorgfältige Verabreichung: Sie sollten auf nüchternen Magen eingenommen werden, 30 bis 60 Minuten vor dem Frühstück und nur mit Leitungswasser, um eine ordnungsgemäße Absorption zu gewährleisten. Es ist wichtig, Bisphosphonate bei Patienten mit signifikanter Nierenbeeinträchtigung (chronische Nierenerkrankung Stadien 4/5) zu vermeiden.
Denosumab
Dieses Medikament ist ein vollständig humaner monoklonaler Antikörper, der den Rezeptoraktivator des Nuklearfaktor kappa B Liganden (RANKL) anvisiert, welcher eine entscheidende Rolle in der Entwicklung und Aktivität von Osteoklasten spielt. Es ist für die Behandlung von Osteoporose bei postmenopausalen Frauen und Männern, die ein erhöhtes Frakturrisiko haben, zugelassen. Denosumab wird alle sechs Monate subkutan injiziert. Einer seiner Vorteile ist, dass es keine Dosisanpassungen für Patienten mit Niereninsuffizienz erfordert.
Obwohl Bisphosphonate und Denosumab im Allgemeinen für die meisten Patienten vorteilhaft sind, haben zwei seltene, aber bedeutsame unerwünschte Ereignisse Aufmerksamkeit erregt. Es ist jedoch entscheidend zu bedenken, dass für die überwiegende Mehrheit der Patienten die Vorteile dieser Behandlungen die Risiken deutlich überwiegen.
-
Kiefernekrose: Diese Erkrankung tritt selten bei Patienten auf, die mit diesen Medikamenten gegen Osteoporose behandelt werden. Vor Beginn der Behandlung, insbesondere bei Patienten mit zusätzlichen Risikofaktoren wie schlechter Mundhygiene, bestehenden Zahnproblemen oder Glukokortikoidtherapie, sind eine zahnärztliche Untersuchung und präventive zahnärztliche Pflege ratsam. Die Durchführung dieser Behandlungen sollte jedoch notwendige zahnärztliche Eingriffe nicht verhindern.
-
Atypische Femurfrakturen: Diese ungewöhnlichen Frakturen, hauptsächlich im subtrochantären und diaphysären Bereich des Oberschenkelschafts lokalisiert, wurden berichtet. Sie treten oft beidseitig auf, werden von Schmerzen begleitet und heilen typischerweise langsam. Patienten unter Behandlung sollten darüber informiert werden, jegliche unerwarteten Schmerzen im Oberschenkel, Leistenbereich oder Hüfte zu melden. Bei solchen Symptomen wird eine vollständige Femurbildgebung empfohlen. Im Falle einer atypischen Fraktur wird ebenfalls eine Bildgebung des anderen Femurs vorgeschlagen, zusammen mit dem Absetzen der Behandlung und der Erwägung alternativer Therapien. Bei inkompletten Frakturen könnte eine chirurgische Intervention wie eine intramedulläre Nagelung empfohlen werden, um eine Verschlimmerung der Fraktur zu verhindern.
| Femurknochen |
|---|
 |
Anabole Ansätze
Eine Klasse anaboler Behandlungen beinhaltet den Einsatz von Parathormon -Peptiden, bekannt als Teriparatid oder PTH 1-34. Anfangs stimulieren diese Behandlungen die Knochenbildung, gefolgt von einem letztendlichen Anstieg des Knochenabbaus. Sie zeigen Wirksamkeit bei der Verbesserung von Knochenmasse und -struktur, insbesondere in Bereichen mit einem dichten Netzwerk von Trabekeln, wie den Wirbeln. Die relativ hohen Kosten dieser Behandlungen begrenzen ihre Anwendung auf Patienten, die an schwerer und fortschreitender Osteoporose leiden, selbst nach einer antiresorptiven Therapie. Wichtig zu beachten ist, dass die Behandlungsdauer auf 24 Monate beschränkt ist und Patienten nach dem Absetzen weiterhin antiresorptive Mittel einnehmen müssen, um die erzielten Verbesserungen der Knochenmasse zu erhalten. Darüber hinaus ist Teriparatid für die Anwendung bei Männern und Patienten, die an durch Glukokortikoide induzierter Osteoporose (GIO) leiden, zugelassen.
Laufende Fortschritte
Forscher erforschen aktiv alternative Therapien für die Osteoporosebehandlung, die sich derzeit in der Entwicklungsphase befinden. Beispielsweise wird an Analoga des parathormonverwandten Peptids gearbeitet, exemplarisch durch Abaloparatid . Außerdem werden Untersuchungen zu Inhibitoren, die auf Sclerostin abzielen, wie Romosozumab , als potenzielle Optionen zur Behandlung von Osteoporose durchgeführt.
Linderung von Beschwerden und Verhinderung von Stürzen
Neben der Schmerzbehandlung durch Analgetika und physische Interventionen wie Hydrotherapie oder den Einsatz von transkutanen Nervenstimulatoren, benötigen manche Patienten eine Bewertung in spezialisierten Schmerzkliniken. Typischerweise klingen frakturbedingte Schmerzen innerhalb von 6 Monaten ab, aber Personen mit Wirbelfrakturen benötigen möglicherweise langfristige Schmerzlinderung aufgrund nachfolgender degenerativer Zustände. Verfahren wie Vertebroplastie und Kyphoplastie können wertvolle Optionen für spezifische Patienten sein, die anhaltende oder starke Schmerzen infolge kürzlicher Wirbelfrakturen erleiden.
Es ist wesentlich, Faktoren zu identifizieren, die das Sturzrisiko erhöhen, wie orthostatische Hypotonie oder durch Medikamente induzierte Schläfrigkeit, und diese nach Möglichkeit zu mindern. Patienten können von physiotherapeutischen Maßnahmen profitieren, die darauf abzielen, ihr Gleichgewicht zu verbessern und Reflexe zu erhalten. Die Berücksichtigung geeigneter Gehhilfen, Sehtests und die Beseitigung von Umgebungsgefahren sollten Teil der Gesamtstrategie sein. In einigen Fällen könnte eine Überweisung zu spezialisierten Sturzkliniken ein kluger Schritt sein.
Osteomalazie: Die Erweichung der Knochen
Osteomalazie, oft als ‘Erweichung der Knochen’ bezeichnet, ist gekennzeichnet durch eine unzureichende Mineralisierung des Knochengewebes, was zu Symptomen wie Knochenschmerzen, Muskelschwäche und in einigen Fällen zu Frakturen bei Erwachsenen führen kann. Bei Kindern kann es sich als Knochendeformitäten manifestieren, ein Zustand, der als Rachitis bekannt ist. Die Hauptursache für Osteomalazie ist ein signifikanter Mangel an Vitamin D; es ist jedoch zu beachten, dass nicht alle Personen mit offensichtlichem Vitamin-D-Mangel Osteomalazie entwickeln werden. Das höchste Risiko für einen Vitamin-D-Mangel besteht bei Personen, die wenig Sonnenlicht ausgesetzt sind, einschließlich gebrechlicher älterer Menschen und solcher, die den größten Teil ihrer Haut mit Kleidung bedecken. In diesen gefährdeten Gruppen sollte die Diagnose in Betracht gezogen werden, wenn Symptome vorliegen oder wenn biochemische Tests Hypokalzämie, Hypophosphatämie, sekundären Hyperparathyreoidismus und/oder erhöhte alkalische Phosphatase-Werte aufzeigen.
Bei Mangelzuständen kann ein Regime mit hochdosiertem oralen Colecalciferol, das über drei Monate verabreicht wird (mit Dosen von bis zu 300.000 IE, zum Beispiel aufgeteilt als 20.000 IE einmal wöchentlich für 12 Wochen), den meisten Menschen sicher zu einem ausreichenden Vitamin-D-Zustand verhelfen. Für die langfristige Erhaltung können Individuen kombinierte Kalzium/Vitamin-D-Präparate oder niedrig dosiertes Cholecalciferol allein erhalten, wenn sie die kombinierte Zubereitung nicht vertragen können. Bei Nierenversagen können aktive Metaboliten erforderlich sein.
Paget-Knochenkrankheit
Die Paget-Krankheit des Knochens (PDB) betrifft etwa 1-2% der über 55-Jährigen, hauptsächlich kaukasischer Abstammung. Sie ist gekennzeichnet durch lokale Störungen im Knochenumbau, die vorwiegend das axiale Skelett betreffen und zu einer ungeordneten Knochenstruktur führen. Das Becken ist die am häufigsten betroffene Region und macht 70% der Fälle aus (wie in Abbildung 11.6 dargestellt), gefolgt vom proximalen Femur, der Lendenwirbelsäule, dem Schädel und der Tibia. Mit dieser Erkrankung verbundene Komplikationen umfassen Knochenschmerzen, pathologische Frakturen, Hörbeeinträchtigungen, Nervenkompression und in seltenen Fällen die Entwicklung eines Osteosarkoms. Es gibt zunehmende Belege dafür, dass Paget-Krankheit eine genetische Grundlage hat, die verschiedenen Allelen zugeschrieben wird. Mutationen im SQSTM1-Gen, das p62 kodiert, ein Adapterprotein, das am NF-Kappa-B-Signalweg und der Autophagie beteiligt ist, werden bei etwa 10% der Patienten beobachtet. Genomweite Assoziationsstudien haben sieben weitere Loci identifiziert, die die Anfälligkeit für PDB erhöhen. Es wird geschätzt, dass der kollektive Einfluss dieser genetischen Faktoren etwa 86% des Risikos der Bevölkerung für die Entwicklung von PDB bei Patienten, die keine SQSTM1-Mutationen tragen, ausmacht.
Die Aktivität von PDB kann effektiv durch Bisphosphonat-Behandlung unterdrückt werden, insbesondere durch die Verwendung von intravenösem Zoledronsäure. In vielen Fällen kann die Krankheit nur alle paar Jahre behandelt werden müssen.
Refrences
- Selective estrogen receptor modulators (SERMs) and selective estrogen receptor degraders (SERDs) in cancer treatment
- Paget’s disease of bone: 1877–2023. Etiology, and management of a disease on epidemiologic transition
- Paget’s disease of bone: A rare case in a patient under 40 years of age
- Anabolic Therapy and Optimal Treatment Sequences for Patients With Osteoporosis at High Risk for Fracture
- Comparative efficacy of bone anabolic therapies for the treatment of postmenopausal osteoporosis: a systematic review and network meta-analysis of randomized controlled trials
- Combination of anabolic and antiresorptive agents for the treatment of osteoporosis
- Emerging Anabolic Treatments for Osteoporosis
- Sclerostin inhibition: A potential new anabolic treatment approach for osteoporosis
- Plumbagin is a NF-κB-inducing kinase inhibitor with dual anabolic and antiresorptive effects that prevents menopausal-related osteoporosis in mice
- Safety and efficacy of sequential treatments for postmenopausal osteoporosis: a network meta-analysis of randomised controlled trials
- Revisiting hypophosphatemic rickets/osteomalacia
- Abaloparatide: A review of preclinical and clinical studies
- Effects of abaloparatide and teriparatide on bone resorption and bone formation in female mice
- Efficacy of denosumab on bone metabolism and bone mineral density in renal transplant recipients: A systematic review and meta-analysis
- Denosumab use in bone fibrous dysplasia refractory to bisphosphonate: A retrospective multicentric study
- Duration of drug holiday of oral bisphosphonate and osteoclast morphology in osteoporosis patients with medication-related osteonecrosis of the jaw
- The effect of bisphosphonate treatment on osteoclast precursor cells in postmenopausal osteoporosis: The TRIO study
- Osteoclast-Responsive, Injectable Bone of Bisphosphonated-Nanocellulose that Regulates Osteoclast/Osteoblast Activity for Bone Regeneration
- The effects of selective estrogen receptor modulator treatment following hormone replacement therapy on elderly postmenopausal women with osteoporosis
- Osteoporosis risk factors: association with use of hormone replacement therapy and with worry about osteoporosis
- Reasonable osteoporosis prevention: hormone replacement therapy, SERM, or bisphosphonate?
Teilen
Tags
Zähler